Definition
- Cushing-Syndrom = klinisches Bild des Hyperkortisolismus
- Morbus Cushing = Hypophysenadenom (ACTH-produzierend, häufigste endogene Form)
Ätiologie
- Exogen (häufigste Ursache!): Langzeit-Glukokortikoidtherapie (> 7,5 mg Prednisolon/Tag)
- Endogen (selten):
- ACTH-unabhängig (adrenal, 15 %):
- Adenom, Karzinom, Hyperplasie
- ACTH-abhängig (85 %):
- Morbus Cushing (zentral, Hypophyse)
- Ektopes ACTH-Syndrom (z. B. kleinzelliges Bronchialkarzinom)
- ACTH-unabhängig (adrenal, 15 %):
Klinik (durch Kortisol-Exzess)
- Fettumverteilung: Stammfettsucht, Vollmondgesicht, Stiernacken
- Katabolismus: Muskelatrophie, Osteoporose, dünne Haut, Striae rubrae, Hämatome
- Metabolisch: Hypertonie, Hypokaliämie, Hyperglykämie/Diabetes
- Hämatologisch: Thrombose-/Infektneigung (Thrombozytose, Lymphopenie)
- Psyche: Depression, Euphorie
- Gynäkologisch (nur ACTH-abhängig): Hirsutismus, Virilismus, Zyklusstörungen
Diagnostik (3-Schritt-Schema, Leitlinie)
1. Nachweis Hyperkortisolismus:
- 24h-Urin-Kortisol ↑
- Speichelkortisol nachts ↑
- 1 mg-Dexamethason-Hemmtest: kein Abfall von Kortisol
2. Differenzierung ACTH-abhängig / -unabhängig:
- ACTH ↑ → Hypophyse oder ektop
- ACTH ↓ → adrenale Ursache
3. Lokalisation:
- Zentral: Hochdosis-Dexamethason hemmt, CRH-Test positiv, MRT Sella
- Ektop: Keine Hemmung, kein Anstieg im CRH-Test, CT Thorax/Abdomen
- Adrenal: CT/MRT Abdomen
Therapie
- Exogen: Glukokortikoide ausschleichen (Cave: Addison-Krise)
- Adrenal: Adrenalektomie (alternativ Mitotan oder Ketoconazol)
- Zentral (Morbus Cushing): transsphenoidale OP, ggf. Radiatio
- Ektop: Tumorresektion; wenn nicht möglich → Kortisolsynthese-Blockade (Ketoconazol, Metyrapon)
- Post-OP: Substitution (Hydrocortison ± Fludrocortison) bis NNR erholt
DD
Polyzystisches Ovar-Syndrom (PCOS)
Adipositas, metabolisches Syndrom
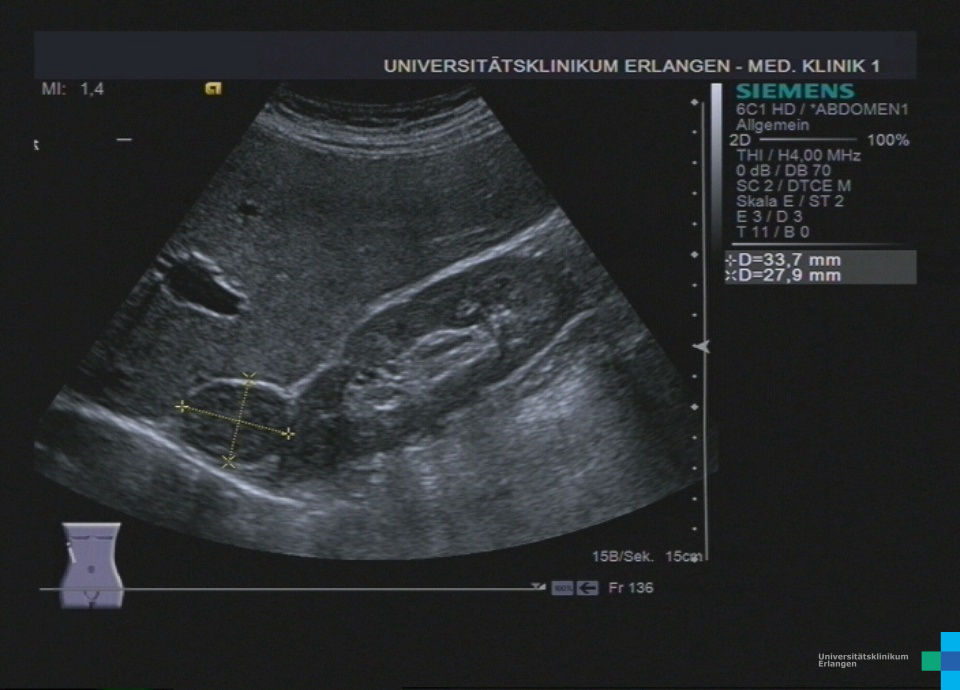
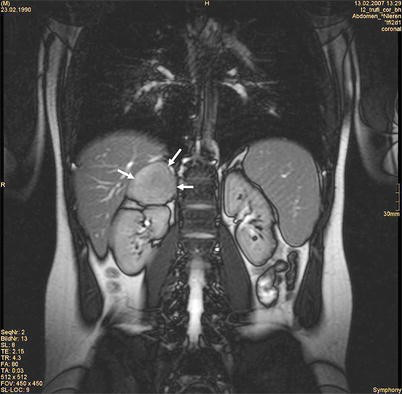
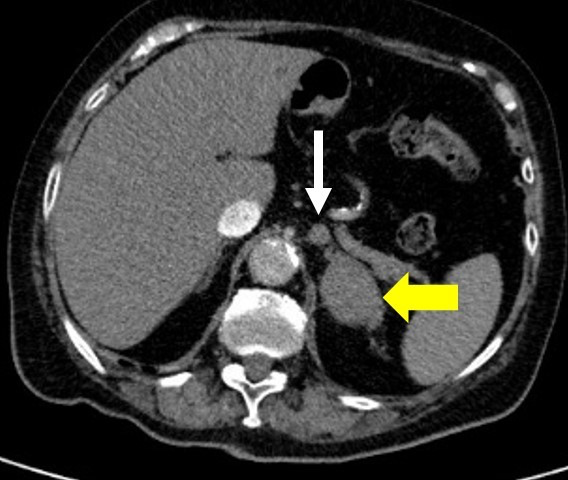
Nebennieren-Inzidentalom – Übersicht
| Kategorie | Beispiele | Klinik / Hormonstatus | Vorgehen |
|---|---|---|---|
| Hormoninaktiv(häufig) | Adenom, Myelolipom, Zyste | Keine Hormonproduktion, Zufallsbefund | < 4 cm → Verlaufskontrolle (Bildgebung) |
| Hormonaktiv | Kortisol-produzierend → Cushing Aldosteron-produzierend → Conn-Syndrom Katecholamin-produzierend → Phäochromozytom (selten Androgene/Östrogene) | Cushing-Zeichen, Hypertonie + Hypokaliämie, paroxysmale RR-Krisen, Virilisierung/Feminisation | Immer Therapie/OP (funktionell) |
| Maligne | Adrenokortikales Karzinom, Metastasen (z. B. Lunge, Mamma, Niere, Melanom) | Oft große Tumoren, Wachstum, evtl. hormonaktiv | > 4–6 cm oder suspekt → Adrenalektomie |
Diagnostik (immer!)
Hormontests: Dexamethason-Test, Aldosteron/Renin, Metanephrine (Plasma/Urin)
CT/MRT: Adenom < 10 HU (fettreich), Karzinom > 20 HU, suspekt bei schnellem Wachstum
⚡ Merksatz:
„Inzidentalom → Hormone checken + Größe checken → klein & stumm = Kontrolle, groß oder aktiv = OP.“
Conn-Syndrom vs. Phäochromozytom
| Conn-Syndrom (Primärer Hyperaldosteronismus) | Phäochromozytom |
|---|---|
| Hypertonie + Hypokaliämie (Muskelschwäche, Polyurie, Arrhythmien) Metabolisches Alkalose Ursache: Aldosteron-Adenom | Trias: Kopfschmerz – Schwitzen – Herzrasen Ursache: Katecholamin-Tumor (NNR-Mark, Extraadrenal Paragangliom) 10 %-Tumor“ (10 % extraadrenal, 10 % bilateral, 10 % maligne, 10 % familiär |
| Diagnostik: Screening: Aldosteron/Renin-Quotient ↑ (ARR ↑) Bestätigung: Kochsalzbelastungstest oder Fludrocortisonhemmtest Bildgebung: CT/MRT Nebenniere Seitenlokalisation: Adrenalvenenkatheterisierung (Goldstandard) | Diagnostik: Plasma-/Urin-Metanephrine ↑, CT/MRT, MIBG-Szinti |
| Therapie: Adrenektomie (unilateral) oder Spironolacton (bilateral order OP nich möglich) | Therapie: α-Blocker (z. B. Phenoxybenzamin) → dann β-Blocker nicht umgekehrt) → Adrenektomie |
⚡ 1-Minuten-Review (Cushing)
- Häufigste Ursache: exogen (Steroidtherapie)
- Häufigste endogene: Morbus Cushing (ACTH-Hypophysenadenom)
- Leitbefunde: Vollmondgesicht, Stammfettsucht, Striae rubrae, Hypertonie, Diabetes
- Screening: 1 mg Dexamethason-Test, Speichel- oder Urin-Kortisol
- ACTH hoch = hypophysär/ektop | ACTH niedrig = adrenal
- Therapie: OP der Ursache → post-OP Hydrocortison-Substitution